בס"ד
פוליציטמיה – Polycythemia
פוליציטמיה = עודף דם, כאשר הכוונה היא
לייצור מוגבר של כדוריות דם אדומות. הדבר בא לידי ביטוי בערכי המוגלובין גבוהים,
במספר מוגבר של כדוריות אדומות ובערך גבוה של המטוקריט (זהו נתון המבטא את חלקו המוצק
של הדם, החלק של הכדוריות האדומות, מבוטא ב- %, מכלל נפח הדם).
כאשר מתקבלת תשובה של המוגלובין גבוה /
המטוקריט מוגבר, יש בתחילה לבדוק אם אכן מדובר בעודף דם (פוליציטמיה) או שמא מדובר
בירידה בכמות הפלסמה בדם, דבר שגורם לעודף יחסי של כדוריות אדומות בדם (אריטרוציטוזיס
יחסית). פוליציטמיה יכולה להיות ראשונית (פוליציטמיה ורה) או משנית.
פוליציטמיה ורה (PV) נמנית על קבוצת המחלות
המילופרוליפרטיביות וכאמור, יש להבדילה מפוליציטמיה משנית או יחסית, בעיקר לצרכי
הטיפול אך גם מבחינת הפרוגנוזה.
פוליציטמיה ראשונית, או פוליציטמיה ורה
(וֶרָה = אמיתית), היא מחלה המטולוגית ראשונית של מח העצם המייצר דם בעודף. זו
מחלה של תאי האב יוצרי הדם ולכן עודף ייצור זה יכול להתבטא, בנוסף לעליה במסת
הכדוריות האדומות, גם בעליה במספר הכדוריות הלבנות ו/או בעליה במספר הטרומבוציטים.
הסיבה להופעת המחלה אינה ידועה. אחת הסיבות האפשריות היא רגישות מוגברת של התאים
יוצרי הדם להורמון אריטרופויטין (EPO) שהוא הורמון המיוצר
בעיקר בכליה (וגם בכבד) ואשר תפקידו לווסת את ייצור הכדוריות האדומות בהתאם לצרכי
הגוף. במצבי אנמיה או הפרעות אחרות המקטינות את רמת החמצן המגיע לתאי הגוף, מופרש
יותר EPO כדי להגביר את קצב
ייצור הכדוריות האדומות במטרה להביא לעליה בכושר קשירת החמצן וכך לאפשר הגעת יותר
חמצן לתאים. ה- EPO נקשר לקולטנים בדופן התאים יוצרי הדם ומפעיל
מנגנון שבסופו של דבר מביא להתחלקות והתרבות התאים ולייצור מוגבר של דם.
אפשר שרגישות מוגברת של התאים להורמון זה (EPO) גורמת להם לפעול בקצב ייצור גבוה מהתקין מבלי שיש עליה של רמת
ההורמון בדם.
יש מקרים נדירים של פוליציטמיה משפחתית ובה
קיים פגם גנטי המביא לכך שהקולטן ל- EPO המצוי בדופן התאים יוצרי
הדם נמצא כל הזמן במצב עירור וכך גורם לפוליציטמיה.
פוליציטמיה משנית אינה מחלה המטולוגית אלא
ביטוי של חוסר חמצן בתאים מסיבות שונות. סיבות אפשריות: מחלת ריאות המביאה להפרעה
בחמצון הדם בריאות, מומי לב כחלוניים בהם מתערב דם עורקי בדם ורידי וכך מגיע פחות
חמצן לתאים, מחלות תורשתיות הגורמות לפגם בהמוגלובין ולירידה בכושר קשירת החמצן
שלו או ביכולתו לשחרר חמצן לתאי הגוף, שהיה בגובה רב (אויר דליל ופחות חמצן באויר)
ועוד. בכל המצבים הנ"ל, חוסר החמצן בתאים מביא להפרשה מוגברת של אריטרופויטין
מהכליות ולייצור מוגבר של דם.
מצב נוסף הגורם לעתים לפוליציטמיה משנית הוא
ציסטות כלייתיות. כנראה שהלחץ שגורמות הציסטות בתוך הכליה גורם לתאים לחוש תחושה
של מחסור בדם ובחמצן ומביא להפרשת EPO ולייצור דם מוגבר.
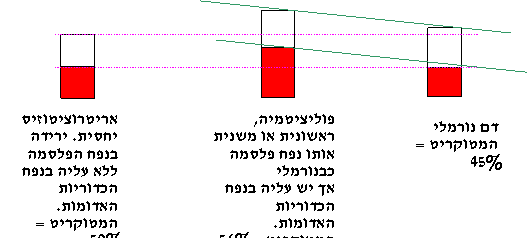
בפוליציטמיה ראשונית או משנית יש עליה בנפח
הכדוריות האדומות בגוף. בניגוד לכך, בפוליציטמיה יחסית (נקראת גם stress erythrocytosis או spurious) אין עליה בנפח הדם, למרות שיש עליה בהמטוקריט, ומדובר במצב שיש
בו ירידה בנפח הפלסמה בלי שינוי בנפח הכדוריות האדומות, דבר שמביא לכך שהחלק היחסי
של הכדוריות האומות בדם גבוה יותר (הסבר באיור דלקמן).
![]() לפני שנים רבות נקבעו קריטריונים להגדרת PV ע"י PVSG, בעיקר כדי לסווג את
החולים בצורה אחידה לצרכי מחקרים קליניים, אך ההגדרות התקבלו לצרכים אבחוניים
יומיומיים. למרות זאת, אבחון רפואי אינו רק תהליך אוטומטי של התאמת ממצאים
לטבלאות, וההערכה הקלינית ומהלך המחלה יש להם משמעות חשובה בקביעת האבחנה.
לפני שנים רבות נקבעו קריטריונים להגדרת PV ע"י PVSG, בעיקר כדי לסווג את
החולים בצורה אחידה לצרכי מחקרים קליניים, אך ההגדרות התקבלו לצרכים אבחוניים
יומיומיים. למרות זאת, אבחון רפואי אינו רק תהליך אוטומטי של התאמת ממצאים
לטבלאות, וההערכה הקלינית ומהלך המחלה יש להם משמעות חשובה בקביעת האבחנה.
הקריטריונים לאבחון PV מורכבים משתי קטגוריות:
קטגוריה A – קריטריונים ראשיים:
1.
מסת
כדוריות דם אדומות השוה או גבוהה מ- 36 מ"ל לק"ג משקל גוף לגברים או 32
מ"ל לק"ג משקל גוף לנשים.
במהלך השנים התברר שהגדרות אלו אינן מדוייקות די הצורך או שאינן מעודכנות
ואינן כוללות מרכיבים / מידע שהתפתחו ונוספו במהלך השנים. אחת הבעיות המשמעותיות
בהגדרות ה- PVSG היא העובדה שהקריטריון המתייחס לנפח הכדוריות האדומות RCM)) ואשר דורש
נפח כדוריות אדומות שמעל 36 מ"ל לק"ג
בזכרים אינו מבדיל בין אנשים במשקל גוף תקין ובין אנשים שמשקל גופם גבוה.
רקמת השומן עניה בכלי דם ולכן אותה כמות נורמלית או מוגברת של דם מתחלקת למשקל גוף
רב יותר והערכים המתקבלים בבדיקות אצל אנשים שמנים הינם נמוכים יותר מאשר אצל
אנשים בעלי משקל גוף תקין.
לדוגמה:
אדם ששוקל 75 ק"ג ואשר יש לו פוליציטמיה, בהתאם להגדרות PVSG, יהיה לו נפח
כדוריות אדומות של מעל 36 מ"ל לק"ג
X 75 ק"ג = 2700 מ"ל.
לו אותו אדם היה שוקל 100 ק"ג, התוצאה שהיתה מתקבלת בבדיקת נפח כדוריות
אדומות היתה 2700:100=27 מ"ל לק"ג והאיש היה מקוטלג כ"לא
פוליצטמי" למרות שיש לו נפח כדוריות אדומות מוגבר, כמו לאיש השוקל 75
ק"ג.
מחקרים רבים הראו שניתן להעריך את נפח הכדוריות האדומות ואת נפח הפלסמה התקין
הצפוי להיות אצל כל אדם בהתאמה למשקלו או בהתאמה למשקלו וגובהו (יותר מדויק).
מסיבה זו, בעיקר, הוכנסה בסוף שנות התשעים הגדרה חלופית ל"נפח מוגבר של
כדוריות אדומות" - שהיא דרישה מרכזית
וחיונית לאבחון פוליצטמיה – וההגדרה מתייחסת לנפח כדוריות אדומות הגבוה ב- 25% מנפח הכדוריות
האדומות הצפוי לאותו אדם (בהתאם למשקלו או בהתאם למשקלו וגובהו).
Pearson TC, Messinezy M. (1996) The
diagnostic criteris of polycythemia rubra vera. Leukemia and Lymphoma, 22 Supp
1, 87-93.
2.
רווי
חמצן בדם מעל 92% (וזאת כדי לשלול מחלה ריאתית הגורמת להפרעה בחמצון הדם ולתגובה
של הפרשת אריטרופויטין משנית להפרעה בחמצון).
3.
טחול
מוגדל. בהערכת גודל הטחול יש להתייחס לגיל הנבדק ולמשקלו, לפי הנוסחה הבאה:
Predicted mean spleen
length (cm) = 7.86 – 0.032 * age + 0.044 * weight (kg)
קטגוריה B – קריטריונים משניים:
1.
טרומבוציטוזיס
(מספר טרומבוציטים מעל התקין).
2.
לויקוציטוזיס
(מספר כדוריות לבנות מעל התקין).
3.
רמת
LAP מעל 100.
- רמת ויטמין B12 מעל 900.
בהגדרות המקוריות של PVSG, לאבחנה של PV יש צורך בקיום כל 3 הקריטריונים מקבוצה A או שילוב של A1 + A2 + 2 קריטריונים מקבוצה B. במהלך השנים נוספו עוד כלי עזר לאבחון מחלה זו: רמה נמוכה של
אריטרופויטין בסרום, צמיחה ספונטנית של מושבות אדומות (ללא תוספת אריטרויפויטין
חיצוני) בתרבית רקמה מדם היקפי של הנבדק.
PV
שכיחה יותר בגילאי 50-70, אך מופיעה גם בצעירים יותר ואפילו בילדים (נדיר). השכיחות מעט יותר גבוהה אצל גברים מאשר נשים.
במקרים רבים המחלה מאובחנת במקרה, בספירת דם
שנעשתה מסיבה כלשהי, אבל לעתים מקדימים אותה סימפטומים:
·
סימפטומים
הנובעים מעליה בצמיגות הדם ובהאטת זרימתו : כאבי ראש, עייפות, סחרחורת, הפרעה
בריכוז, טרומבוזות, כולל:
o תעוקת חזה, הפרעות בראיה, צליעה לסירוגין (הפרעה
לאספקת הדם העורקי לרגליים), תסמונת באד-כיארי (טרומבוזה של ורידי הכבד), טרומבוזה
של כלי דם במערכת העיכול ועוד.
·
דימומים,
בעור או בריריות ואפילו ממערכת העיכול. הדימומים קשורים להפרעה תפקודית של
הטרומבוציטים או משניים לנזק רקמתי עקב טרומבוזה והפרעה באספקת החמצן.
·
סימפטומים
הקשורים לטחול המוגדל – תחושת שובע מהירה לאחר אכילת מעט אוכל. במקרים נדירים אוטם
בטחול המוגדל יכול להיות ביטוי ראשון של המחלה.
·
ירידה
במשקל.
·
גרד.
לעתים מופיע הגרד רק בעת רחצה במים חמים. הדבר נובע מהפרשת היסטמין מוגברת
ע"י תאים שונים. ההיסטמין המוגבר עלול גם לגרום להופעת כיב תריסריון.
בבדיקה ניתן למצוא טחול מוגדל בחלק ניכר
מהחולים, כבד מוגדל בחלק מהם, אודם בעור, בעיקר בפנים, בכפות הידיים ובלחמיות
העיניים.
במסגרת הבדיקות האבחוניות מבצעים ספירת דם
ובדיקת הכימיה של הדם, בדיקת נפח דם (חשוב לבצע אותה לפני שנעשו הקזות דם), בדיקת
חמצון של דם עורקי, בדיקת B12 בדם, בדיקת מח עצם,
בדיקה גנטית / בדיקת כרומוזומים לאיתור הפרעות כרומוזומליות, בדיקת אולטרהסאונד או
CT של הבטן [להערכת גודל הטחול והכבד ולאיתור
ציסטות כלייתיות, לשלילת הפטומה(גידול בכבד העלול להיות מלווה בהפרשת אריטרופויטין
מוגברת)] וצילום חזה.
בספירה מוצאים המוגלובין מוגבר (אלא אם יש
דימומים), המטוקריט מוגבר ומספר גבוה של כדוריות אדומות. ניתן למצוא גם עליה במספר
הכדוריות הלבנות (בגלל עליה במספר הנויטרופילים) ויכולה להיות גם עליה במספר
הבזופילים. בדיקת LAP תגלה ערך מוגבר ברוב המקרים. יכולה גם להיות
עליה במספר הטרומבוציטים ובמשטח הדם נמצא גם טרומבוציטים גדולים ומשונים. תפקוד
הטרומבוציטים יכול להיות פגום והדבר יבוא לידי ביטוי בהארכה של זמן הדימום
ובבדיקות ספציפיות של התפקוד. בדיקות הקרישה PT/PTT בד"כ תקינות, אך
יכולה להיות הארכה של הזמנים בגלל ריבוי הכדוריות האדומות בדם ומיעוט פלסמה במבחנת
הבדיקה.
רמת החומצה האורית עלולה להיות מוגברת בגלל
קצב הייצור הגבוה של תאי הדם.
הטיפול בפוליצטמיה ורה כולל הקזות דם
בתדירות הנדרשת לשמור על רמת המטוקריט תקינה. בצעירים ללא כל בעיות קרדיאליות או
מחלות אחרות שואפים לשמור על רמת המטוקריט שלא תעלה על 45%, אך במבוגרים, ובעיקר
אם יש מחלות נוספות, בעיקר מחלת לב, אפשר לשמור על ערכים שבין 45% ל- 50% ויש
להשלים להם נפח נוזלים במקום הדם שהוקז. במקרים מיוחדים ניתן להקיז אפילו כל יום,
אבל בד"כ לא מקיזים יותר מאשר 3 פעמים בשבוע עד להתייצבות ערכי ההמטוקריט.
ההקזות מרחיקות דם מהגוף ובכך מקטינות את נפח הכדוריות האדומות וגם מרחיקות ברזל
מהגוף וכך מסייעות להקטנת הייצור.
לעתים אין די בהקזות ויש להוסיף תרופה
לדיכוי הייצור במח העצם - הידראה. גם קיום טרומבוציטוזיס או לויקוציטוזיס נלווים
יכולים להיות סיבה להתחלת טיפול תרופתי.
בנוסף, תגובה אפשרית להקזות יכולה להיות
עליה במספר הטרומבוציטים (עליה נוספת על מספרם הגבוה מתחילה או עליה
"חדשה"), וגם זו יכולה להיות להצריך מתן טיפול נוסף באנגרליד או
בהידראה.
לעתים מוסיפים אספירין כדי למנוע טרומבוזות
בלתי רצויות וכן תרופה להורדת רמת החומצה האורית, אם זו גבוהה או שעולה במהלך
הטיפול.
טיפולים אפשריים אחרים: זרחן רדיואקטיבי
(במקרים מיוחדים בלבד) או אינטרפרון.
מהלך המחלה:
PV
היא מחלה כרונית, וללא טיפול עלולה להביא לתמותה בתוך שנים מעטות, אך עם טיפול
נכון תוחלת החיים יכולה להגיע ל- 20 שנה.
הבעיות העיקריות העלולות להתרחש הן:
·
טרומבוזות
עורקיות וורידיות.
·
דימומים.
·
כיב
תריסיריון.
·
spent polycythemia או מיאלופיברוזיס.
·
מעבר
ללאוקמיה מיאלואידית חריפה או לתסמונת מיאלודיספלסטית (1.5-10% מהחולים).